Оценка медико-экономической эффективности пренатального неинвазивного скрининга резус-фактора плода
Несовместимость плода и матери по резус-фактору может стать основной причиной резус-конфликта и гемолитической болезни плода, и новорожденных. Успехи развитых стран в последние десятилетия в решении проблемы гемолитической болезни плода и новорожденного достигнуты путем обязательного профилактического применения анти-D-иммуноглобулина у женщин с резус-отрицательной кровью. В настоящее время частота смертности при тяжелых случаях гемолитической болезни продолжает снижаться. Это связано с совершенствованием методов неонатальной помощи [1–5]. Однако задачей каждого акушерагинеколога является профилактика заболевания, а не борьба с его последствиями. Кроме того, прослеживается уменьшение встречаемости данного заболевания. На данную динамику влияет уменьшение контакта резус-отрицательной беременной с резус-положительной кровью:
- позднее наступление первой беременности;
- малое количество родов у женщины;
- тщательный подбор крови при ее переливании;
- снижение сенсибилизации после трансплацентарных кровотечений (послеродовая и дородовая профилактика, терапевтическое использование антирезус-иммуноглобулина при массивном попадании резус-положительной крови плода в кровоток матери).
Соответственно, можно сделать вывод, что при соблюдении основных принципов диагностики, динамического наблюдения и лечения можно достигнуть стопроцентной выживаемости новорожденных с гемолитической болезнью. До 95% всех клинически значимых случаев гемолитической болезни плода и новорожденных обусловлены несовместимостью именно по резус-фактору. Поэтому все резус-отрицательные женщины, беременные от резус-положительных мужчин, попадают в группу риска по гемолитической болезни новорожденных, но если мужчина гетерозиготен по гену RHD, тогда в этих семьях вероятность рождения малыша с резус-отрицательной принадлежностью равна 50%! Раннее определение резус-фактора плода позволяет выявить беременности, сопряженные с резус-конфликтом, уделить им большее внимание, а именно: контроль титра антител, своевременное введение антирезус-иммуноглобулина. Кроме того, введение вакцины – небезопасное и дорогостоящее мероприятие, которое совершенно не показано при вынашивании резус-отрицательного ребенка. К резус-системе крови относятся пять основных резус-антигенов (D, C, с, E, e) на поверхности эритроцитов. Используемые термины «положительный резус-фактор» и «отрицательный резус-фактора» относятся только к антигену D. По наличию или отсутствию RhD гена судят о резус-принадлежности. RhD-антиген присутствует у более чем 80% европейской популяции(хотя эта цифра варьирует в различных этнических группах) и является причиной большинства случаев материнской иммунизации [1, 5]. Сведение к минимуму профилактического применения антирезус-иммуноглобулина считается желательным, так как он теоретически может быть источником инфекции, поскольку его источником является донорский материал. Определение резус-фактора плода может быть достигнуто путем амниоцентеза или кордоцентеза, но эти методы не только опасны как для матери, так и для плода, но и могут привести к резус-сенсибилизации. Неинвазивная пренатальная генетическая диагностика резус-фактора плода по крови резус-отрицательной беременной женщины может быть использована для решения этой проблемы. Подход к пренатальной неинвазивной диагностике базируется на том, что в образце присутствуют последовательности ДНК, отсутствующие у матери, то есть гена RHD. Деннис Ло с соавт. в 1997 г. впервые показали наличие свободно циркулирующей фетальной ДНК в плазме крови беременной женщины. ДНК плода проникает в материнский кровоток за счет апоптоза клеток плаценты и деградации клеток плода и может быть обнаружена с 5–6-й недели гестации. Стандартным методом для выявления гена RHD плода в крови является ПЦР-амплификация 7 и 10 экзонов гена RHD с детекцией сигнала в режиме реального времени. Данный метод пренатальной неинвазивной диагностики внедрен в Самарской области с 2012 г. для всех резус-отрицательных беременных женщин в рамках государственной программы, с 2017 г. – в рамках программы государственных гарантий обязательного медицинского страхования (ОМС) [4, 6, 7]. Целью данного исследования явилась оценка медикоэкономической эффективности пренатального неинвазивного скрининга резус-фактора плода резус-отрицательных беременных женщин. Пациенты и методы В соответствии с поставленной целью проведен ретроспективный медико-экономический анализ результатов неинвазивной диагностики резус-фактора плода у 10 618 резус-отрицательных беременных женщин, которые прошли данное исследование в молекулярно-генетической лаборатории Самарского областного медицинского центра «Династия» в период 2012–2017 гг. Из них в группу выборочного контроля для определения медицинской эффективности (чувствительности и специфичности метода) были включены сплошным методом 223 резус-отрицательные беременные женщины, которым скрининг был проведен в 4-м квартале 2016 г. и изучены исходы родов. При выявлении расхождений результата скрининга с результатом резус-фактора новорожденного, выданным в роддоме, у новорожденных и их матерей проводили выделение ДНК (из буккального эпителия) для повторной диагностики резус-фактора. Все женщины, принявшие участие в исследовании, дали письменное информированное согласие на проведение всех процедур. Определение резус-фактора по крови беременной женщины выполнялось молекулярно-генетическим методом (ПЦР с детекцией сигнала в режиме реального времени) с использованием реагентов «ДНК-резус ребенка» производства ООО «Ген-Технология» (г. Самара). Неинвазивный пренатальный скрининг проводили резус-отрицательным беременным женщинам со сроком гестации от 11 до 25 нед.
Статистическую обработку данных выполняли с помощью пакета программного обеспечения Microsoft Excel 2010 v.14.0.7015.1000 (Microsoft Corporation, США) и пакета прикладных программ Statistica for Windows v.10.0 (StatSoftInc, США). Все полученные количест венные клинико-анам нестические, лабораторные и инструментальные данные обработаны методом вариационной статистики.
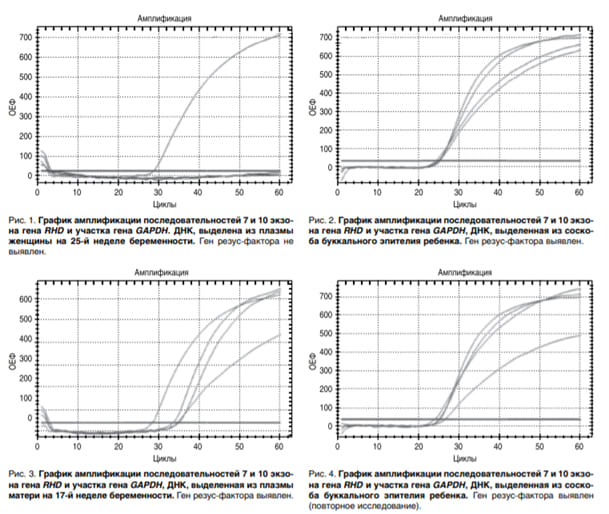
Результаты исследования и их обсуждение В результате неинвазивной диагностики резус-фактора плода у 10 618 резус-отрицательных беременных женщин отрицательный резус-фактор плода был выявлен в 29,2% случаев (3100 женщин), что не противоречит генетическим законам наследования, так как гомо- или гетерозиготность по резус-фактору отца не учитывалась. Полученные данные соответствуют результатам и других исследований применения данного метода диагностики в клинической практике. В группе выборочного контроля из 223 резусотрицательных беременных женщин отрицательный резусфактор плода был выявлен у 91 женщины (40,8%), у всех были изучены исходы беременности. У двух резус-отрицательных женщин беременность закончилась выкидышем, при этом лабораторией пренатального скрининга был выдан положительный резус-фактор плода, но не установлено, стала ли причиной гибели плода гемолити ческая болезнь. В остальных случаях беременность закончилась самопроизвольными родами, из них у 11 женщин с положительным резус-фактором плода – преждевременными родами. При выявлении расхождений результатов пренатального неинвазивного скрининга с результатом, выданным в родильном отделении, у 5 новорожденных и их матерей проведено выделение ДНК (из соскоба буккального эпителия) для повторной диагностики молекулярно-генетическим методом резус-фактора и анализа расхождений результатов. Каждый случай разбирался индивидуально. У 131 новорожденного в родильном отделении серологическим методом был определен положительный резусфактор. В 2 случаях выявлено расхождение с генетическим тестом, выполненным во время беременности. На рис. 1 представлен график амплификации генов RHD и GAPDH, фетальная ДНК выделена из плазмы женщины на 25-й неделе беременности. Ген резус-фактора не выявлен.
| Таблица. Результаты пренатального неинвазивного скрининга резус-фактора плода по крови беременной женщины в сопо- ставлении с результатами исследования резус-фактора ребенка, абс. | |||
| Результат неинвазивного скрининга на резус-фактор | Исследование резус-фактора ребенка положительный отрицательный | Итого | |
| Положительный | 129 | 3 | 132 |
| Отрицательный | 2 | 86 | 88 |
| Итого | 131 | 89 | 220 |
Женщина имела избыточную массой тела, следовательно, концентрация фетальной ДНК, даже на таком сроке оказалась недостаточной, поскольку большой объем материнской плазмы приводит к сильному «разведению» фетальной ДНК. При этом повторное исследование ДНК новорожденного, выделенной из буккального эпителия, выявило наличие гена резус-фактора (рис. 2). У 89 новорожденных в родильном отделении серологическим методом был определен отрицательный резус-фактор. Расхождение с генетическим тестом, выполненным во время беременности, обнаружено в 3 случаях. На рис. 3 представлен график амплификации генов RHD и GAPDH, фетальная ДНК выделена из плазмы женщины на 17-й неделе беременности. Ген резус-фактора выявлен. При этом повторное исследование ДНК новорожденного из слизистой буккального соскоба также подтвердило наличие гена резус-фактора (рис. 4). В данном случае расхождение результатов, полученных генетическим и серологическим методом, можно объяснить недостаточной зрелостью эритроцитов в первые часы жизни, «слабым резус-фактором» (Dweak) или тем, что ребенок может быть резус-положительным генетически (то есть ген присутствует), но не экспрессируется. В двух других случаях было подтверждено расхождение положительного резус-фактора, определенного по крови беременных женщин на 23-й и 17-й неделе беременности, с серологическим тестом, давшим отрицательный резус-фактор новорожденных. Наличие гена резус-фактора не было подтверждено при повторной постановке ПЦР буккального соскоба слизистой новорожденных, также их матерей. Вероятно, в данном случае в процессе выделения ДНК, постановки ПЦР имела место контаминация. Результаты пренатального неинвазивного скрининга резус-фактора плода по крови беременной женщины представлены в таблице. Полученные данные позволили рассчитать чувствительность и специфичность метода:
- чувствительность метода Se = 129/131 x 100% = 98,5%;
- специфичность метода Sp = 86/89 x 100% = 96,6.
Таким образом, неинвазивное определение резус-фактора плода по крови беременной женщины диагностическими наборами производства ООО «Ген-Технологии» является эффективным скрининговым методом с высокой чувствительностью и специфичностью, позволяющим установить резус-принадлежность. При этом беременная женщина не подвергается рискам, связанным с проведением инвазивных процедур, не увеличивается вероятность резус-сенсибилизации в сравнении с амнио- или кордоцентезом, а также снижается уровень тревожности беременных женщин.
Данная методика неинвазивного определения резус-генотипа плода описана в клинических рекомендациях 2017 г., утвержденных главным внештатным специалистом Минздрава России по акушерству и гинекологии. Врач акушер-гинеколог женской консультации получает важную диагностическую информацию, влияющую на тактику ведения беременных резус-отрицательных женщин (рис. 5). Дифференцированная схема ведения беременных женщин с резус-отрицательной кровью была предложена профессором д.м.н. В.А.Мельниковым, к.м.н. А.Н.Маркеловой на основе данных, полученных в результате внедрения пренатального неинвазивного скрининга резус-фактора плода резус-отрицательным беременным женщинам Самарской области [7, 8]. Не менее важное значение имеет экономический анализ эффективности внедрения скринингового метода диагностики резус-фактора плода. Стоимость препарата иммуноглобулина человека антирезус Rho (D) (Россия), аналога производства США «ГиперРОУ С/Д» и других антирезус-иммуноглобулинов превышает 5 тыс. рублей, а вводить его необходимо как во время беременности и родов, так и после самопроизвольных выкидышей, медицинских абортов и любых инвазивных манипуляций у несенсибилизированных женщин. Таким образом, сумма, затраченная на ведение одной резус-отрицательной беременной, колеблется в пределах 12,7–21,9 тыс. рублей без учета стоимости стационарного лечения. Стоимость неинвазивной диагностики резус-фактора по крови беременной женщины составляет 2 тыс. рублей.
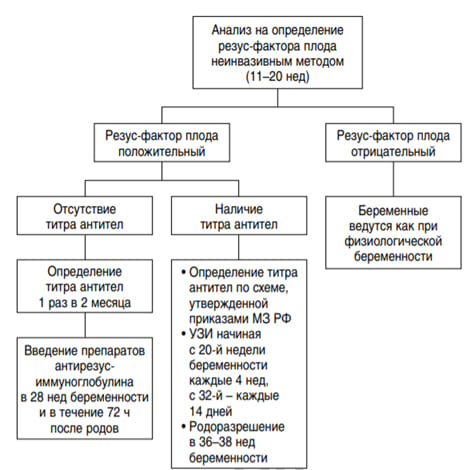
Рис. 5. Схема ведения резус-отрицательных беременных женщин.
Таким образом, на неинвазивную диагностику 10 618 резус-отрицательных беременных женщин в Самарской области было затрачено 21,2 млн руб. за 5,5 лет. У 3100 беременных женщин был диагностирован отрицательный резус-фактор плода, данным женщинам не проводилась специфическая двукратная иммунопрофилактика (во время беременности и после родов). Стоимость иммуноглобулина антирезус RHO (D) человека, входящего в список Жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП), составляет от 10,4 тыс. рублей за 2 дозы для двукратного применения на 1 женщину. Без проведения пренатальной диагностики всем 3100 резус-отрицательным беременным женщинам в соответствии со стандартом оказания медицинской помощи было показано введение антирезус-иммуноглобулина двукратно, при этом затраты системы здравоохранения на проведение иммунопрофилактики (без показаний) были бы следующие: 3100 (женщин) × 10,4 (руб.) = 32,24 млн рублей. Экономический эффект внедрения метода пренатальной диагностики рассчитываем как разность стоимости иммунопрофилактики (без показаний) и стоимости неинвазивной диагностики всей когорты обследованных женщин: 32,24 млн руб. – 21,2 млн руб. = 11,04 млн руб. Заключение Дифференциальный, инновационный подход в ведении резус-отрицательных беременных показал свою высокую медико-экономическую эффективность. Включение в обязательную программу их обследования нового метода неинвазивной пренатальной диагностики резус-фактора плода по крови женщины не только экономит деньги в системе ОМС, снижает расходы на иммунопрофилактику на 30%, но и улучшает качество оказания медицинской помощи резус-отрицательным беременным женщинам, показывая значимую медицинскую эффективность благодаря высокой чувствительности (98,5%) и специфичности диагностического (96,6%) метода. Таким образом, предложенная схема ведения беременных резус-отрицательных женщин с использованием неинвазивной пренатальной диагностики резус-фактора плода позволяет:
- персонализировано подойти к ведению каждой резус-отрицательной беременной женщины, избежать инвазивных процедур (амниоцентез, кордоцентез);
- вводить антирезус-иммуноглобулин тогда, когда это действительно необходимо;
- избежать лишних и ненужных финансовых затрат на ведение резус-отрицательной беременной;
- а также вернуть психологическое спокойствие и уверенность в здоровье будущего ребенка женщине.
Пренатальный скрининг можно рекомендовать для внедрения в широкую медицинскую практику акушерам-гинекологам для ранней неинвазивной диагностики резус-фактора плода по крови беременной женщины.